
资讯中心
作者:香雪生命科学
发布时间:2026-01-11
阅读:1619
在肿瘤治疗的征途上,KRAS曾是一座令人望而生畏的“珠穆朗玛峰”。KRAS基因是最早一批被发现的人类癌症驱动基因。自1982年[1]被发现以来,KRAS因其蛋白表面光滑、缺乏传统小分子药物的结合“口袋”,且与底物GTP结合力极高,被学界公认为“不可成药”靶点[2-5]。长达近四十年的屡战屡败,为它笼罩上了一层绝望的“魔咒”。
转机在2021年降临。安进公司的Sotorasib获批,像一把特制的“钥匙”,首次插入了KRAS G12C突变体上一个新发现的“Switch-II”变构口袋[6],实现了历史性突破。此后,全球共有五把类似的“钥匙”相继问世。然而,一个尴尬的“巧合”揭示了深层的困境:这五款已上市药物(见下表),全部针对同一种突变——G12C。对于在胰腺癌、结直肠癌中更常见、危害更大的G12D突变、以及更加棘手的G12V突变,传统的小分子抑制剂研发依然举步维艰,前者(G12D突变)仅有少数药物进入临床早期,后者(G12V突变)更是全球研发的“最大空白”。
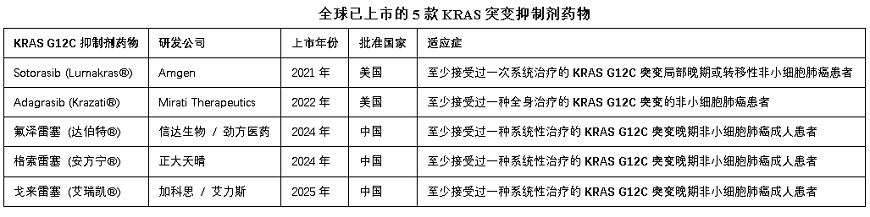
更严峻的是,初代药物带来的喜悦很快被“耐药性”[7]的阴云笼罩。肿瘤细胞通过多种机制逃脱封锁,例如产生新的次级突变阻止药物结合,或激活上下游替代通路,让“钥匙”再度失效。KRAS这座堡垒,似乎只被撬开了一道狭小的缝隙。
然而,当小分子药物在蛋白三维结构的迷宫中艰难跋涉时,一种革命性的策略正从另一个维度发起“降维打击”——这就是TCR-T细胞疗法(T-cell Receptor engineered T cell therapy)。它不再执着于直接攻击KRAS蛋白本身,而是调动人体内最精锐的T细胞“智能军团”,对携带KRAS突变的癌细胞进行精准清除。
困境之源:小分子药物的“三维空间”苦战
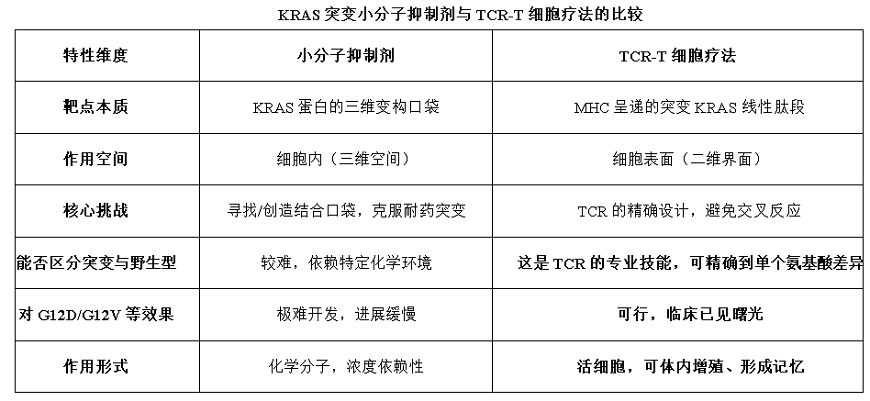
要理解TCR-T的“降维”优势,首先需看清小分子抑制剂面临的“三维空间”固有困境:
1.靶点稀缺性:KRAS蛋白像一颗致密光滑的“大理石球”,传统药物无处着手。G12C抑制剂的成功,完全依赖于该突变在第12位氨基酸处刚好引入了一个稀有且活泼的半胱氨酸(Cysteine),恰好能与药物形成稳定的共价键。而G12D(天冬氨酸,Aspartic acid)和G12V(缬氨酸,Valine)则不具备这个特性,导致“钥匙孔”难以复现。
2.竞争的高难度:KRAS与GTP的结合并非简单的可逆结合,其亲和力极高(解离常数Kd在皮摩尔级别[2]),一旦结合,解离半衰期可达数小时。这意味着KRAS活性位点绝大部分时间已被GTP“锁死”。而小分子药物需要在细胞内竞争性地将这个“原配”从结合口袋中“撬开”并取而代之,从热力学和动力学上看都极为困难。
3.“数量”的碾压:KRAS蛋白在细胞内丰度极高,每个细胞可达数百万拷贝[4]。要有效抑制信号,需要药物在细胞内达到并维持极高的浓度,这带来了巨大的毒副作用挑战和代谢压力。
降维打击:TCR-T细胞疗法跃入“二维平面”的精准导航
面对小分子药物在三维蛋白质结构层面无解的难题,迫使科学家们转换战场。
TCR-T细胞疗法的核心智慧在于,它完全跳出了与KRAS蛋白三维结构直接“肉搏”的框架,将战场降至细胞表面的“二维平面”。在癌细胞内部,所有蛋白质(包括突变的KRAS)都会被蛋白酶体不断降解成短肽片段。其中一部分长度为8-11个氨基酸、包含核心突变位点的肽段(如G12V肽段:VVGAVGVGK),会被细胞内的主要组织相容性复合体(MHC,人类MHC又称为HLA)捕获并呈递到细胞表面。这个过程,就像癌细胞在自身表面竖起了一个写着“我是肿瘤,携带G12V突变”的二维“公告牌”。
TCR-T细胞疗法的制备,正是从患者体内分离出T细胞,通过基因工程技术,为其装上一种能高亲和力、高特异性识别这个特定“公告牌”(如“KRAS G12V突变肽-HLA复合物”)的“导航受体”——TCR。这些经过改造的T细胞在回输到患者体内后,便成为一支拥有高亲和高特异“敌我识别系统”的活体大军。
这种策略的“降维”优势是革命性的:
1.无需“钥匙孔”:它不关心完整的KRAS蛋白是否有药物结合口袋,只关心那个被呈递出来的、包含突变信息的线性短肽。
2.无需与GTP竞争:它靶向的是蛋白降解后的产物,与KRAS的GTP结合活性状态完全无关。
3.极高的特异性:工程化TCR可以精确到识别单个氨基酸的差异。例如,它能完美区分第12位是甘氨酸(正常)、天冬氨酸(G12D突变)还是缬氨酸(G12V突变),从而只击杀突变细胞,极大避免了误伤正常组织的“脱靶毒性”。这是小分子药物难以企及的精度。
4.活体药物的“智能”优势:这些T细胞一旦识别目标,会被激活、大量增殖,并分化为记忆细胞,形成长期的免疫监 视。它们能像“智能导弹”一样,主动追踪扩散到全身各处的癌细胞,并通过释放穿孔素、颗粒酶等武器,直接摧毁目标细胞。
临床曙光:从概念到现实的突破
这一理论已照进现实。2021年,美国国家癌症研究所的科学家在《新英格兰医学杂志》上报道了一项里程碑式的早期临床研究[8]:一名患有转移性胰腺癌的患者,肿瘤携带KRAS G12D突变。研究人员从她的肿瘤浸润淋巴细胞中,分离出能天然识别G12D突变肽的TCR序列,并以此构建了自体TCR-T细胞。回输治疗后,该患者体内的多发性转移灶(包括肝脏、肺部和淋巴结)出现了显著而持久的消退,疗效维持了半年以上。这项研究首次在人体中证实,靶向KRAS G12D的TCR-T疗法是可行、安全且具有强大抗癌潜力的。目前,针对KRAS G12D、G12V等突变的TCR-T疗法已进入临床试验阶段,成为攻克这些“难成药”突变的最前沿阵地。
当然,TCR-T疗法也面临自身维度的挑战,如需要匹配特定的HLA类型(决定了“公告牌”的样式)、制备的复杂性和高昂成本。但无论如何,它为我们开辟了一条全新的、充满希望的道路。
四十年前,KRAS的发现揭开了癌症奥秘的一角,也立下了一座难以逾越的屏障。今天,当小分子药物在三维结构的世界里继续深耕细作时,TCR-T疗法以其“降维打击”的智慧,从人体细胞免疫系统发起了一场悄悄的革命。它告诉我们,对抗最狡猾的敌人,有时需要的不是更锋利的矛,而是一把维度不同的钥匙。这场围绕KRAS的攻防战远未结束,但免疫细胞带来的“智能”曙光,已然照亮了曾经最黑暗的角落。